Thyroxin ist das bekannteste Hormon der Schilddrüse. Gebildet wird es in den Epithelzellen der Schilddrüsen-Follikel sowie im Hohlraum der Follikel selbst.
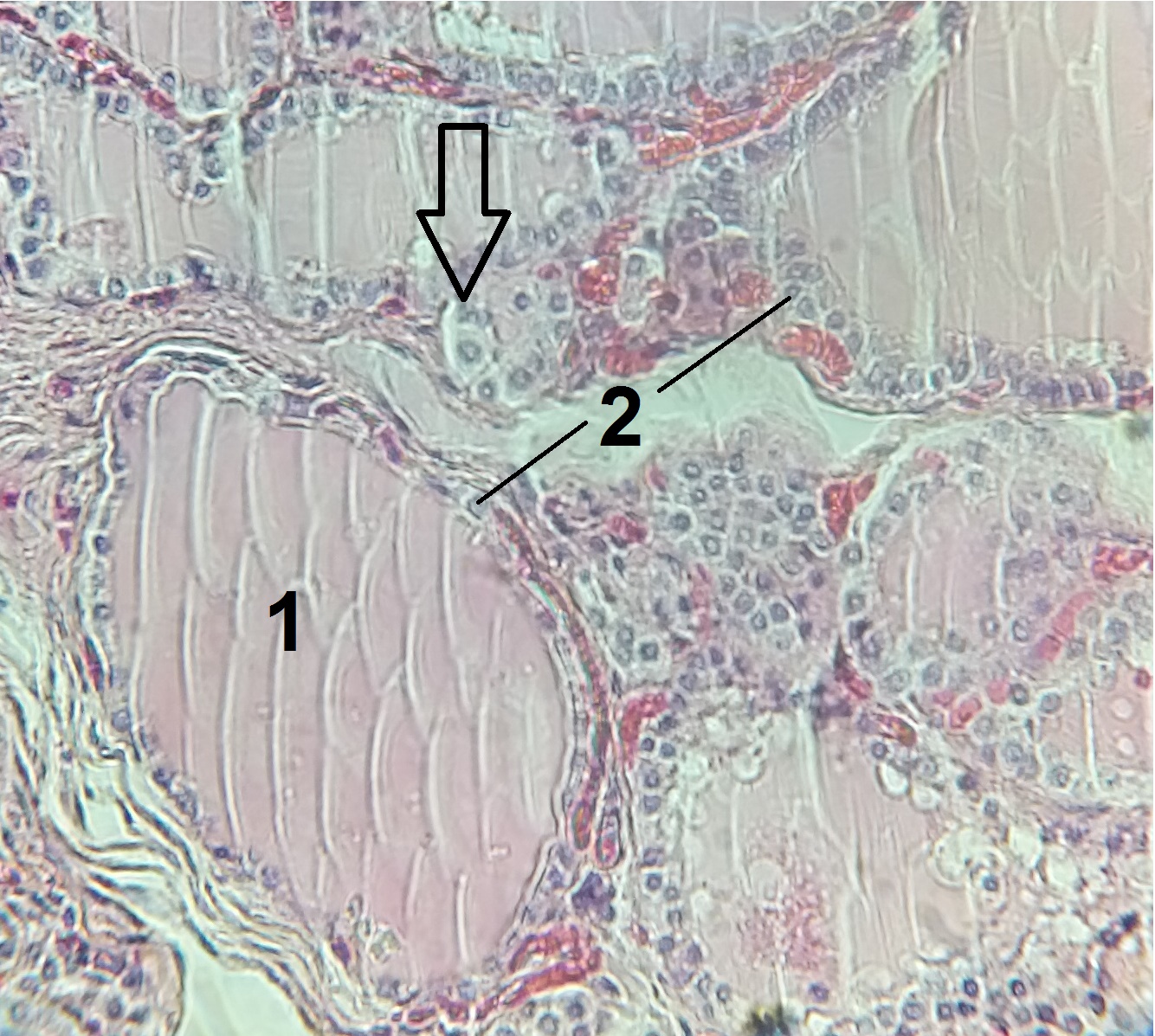
Schilddrüsen-Follikel
M-J-G, CC BY-SA 4.0, via Wikimedia Commons
Unten links auf dem Bild sieht man mehrere Schilddrüsen-Follikel, einer davon ist mit (1) bezeichnet. Umgeben ist er von Thyreocyten (Follikel-Epithelzellen, 2) - die Zellkerne sind blau angefärbt und daher leicht zu sehen. Im Innern des Follikels befindet sich eine kolloidartige Substanz, kurz als Kolloid bezeichnet. Der Pfeil in der Abbildung zeigt auf eine C-Zelle. C-Zellen sind für die Bildung von Calcitonin zuständig.
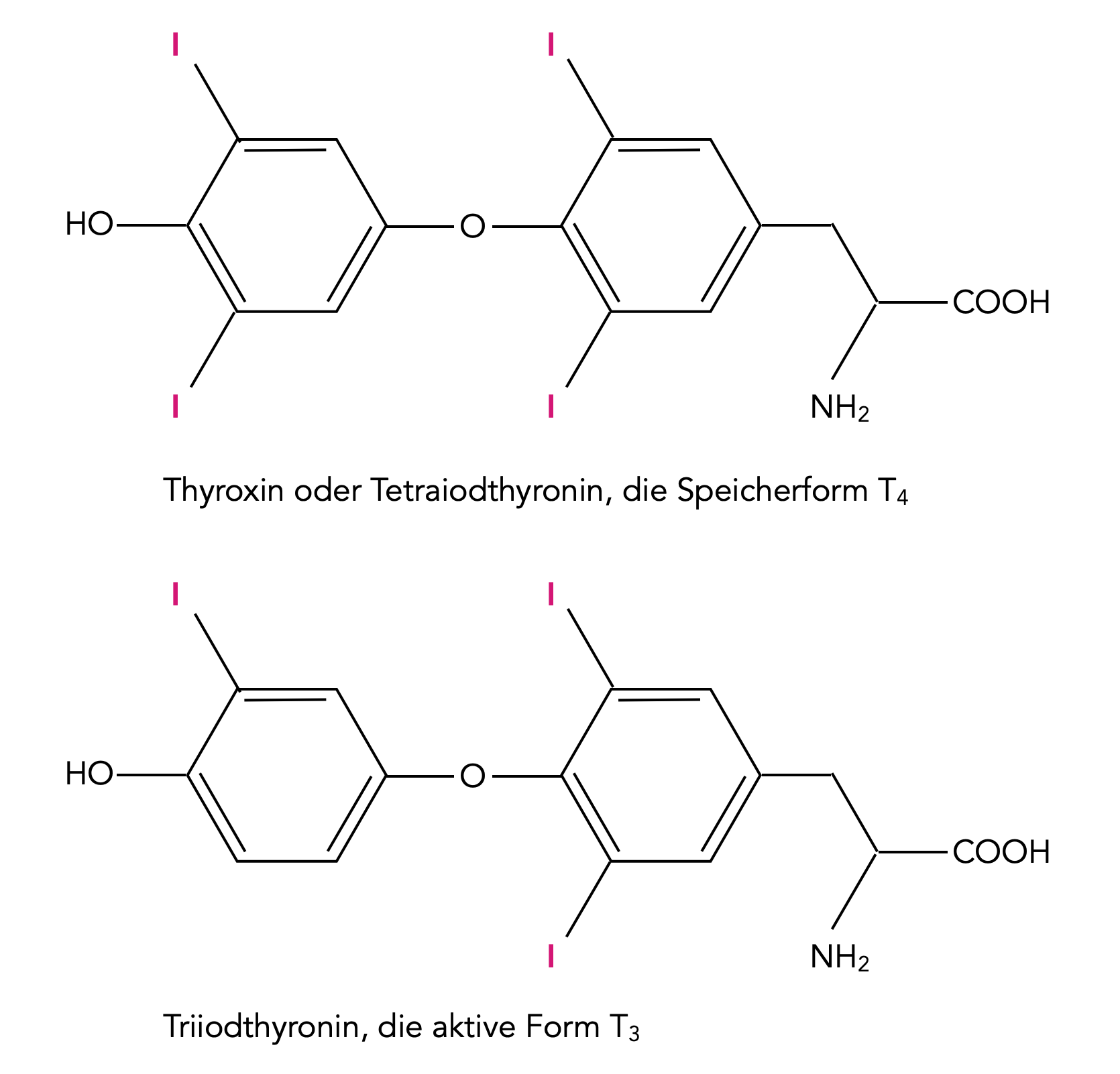
Strukturformel von Thyroxin T4 und Triiodthyronin T3 , der aktiven Form.
Autor: Ulrich Helmich 12/2023, Lizenz: Public domain (geringe Schöpfungshöhe)
Synthese
Das folgende Schema zeigt die Synthese des Hormons Thyroxin.
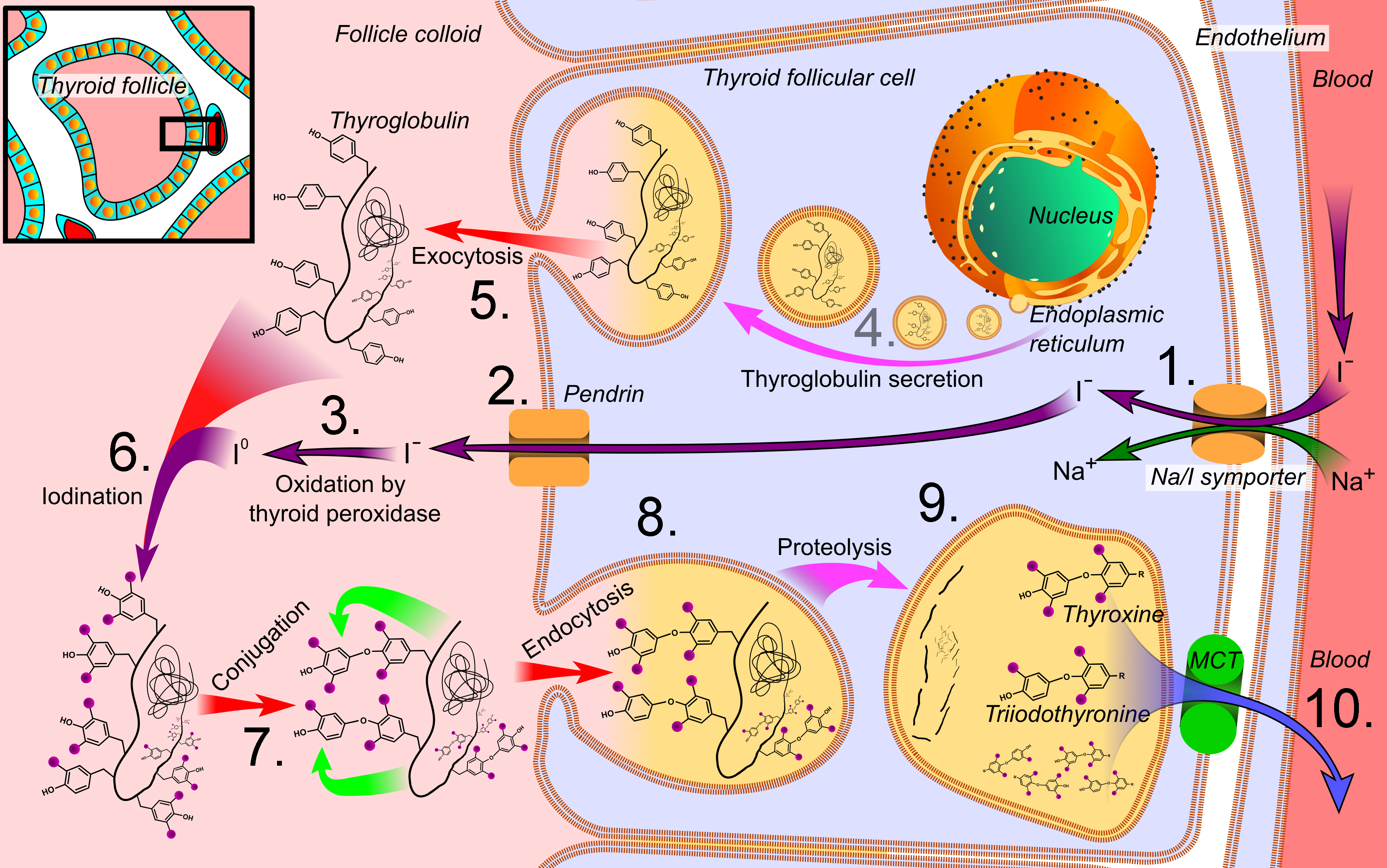
Synthese von T3 und T4
Mikael Häggström.When using this image in external works, it may be cited as:Häggström, Mikael (2014). "Medical gallery of Mikael Häggström 2014". WikiJournal of Medicine 1 (2). DOI:10.15347/wjm/2014.008. ISSN 2002-4436. Public Domain.orBy Mikael Häggström, used with permission., CC0, via Wikimedia Commons. Ziffern ergänzt durch Ulrich Helmich 12/2023.
Dieses Public-domain-Bild aus der engl. Wikipedia zeigt sehr schön, wie die beiden Thyroxin-Formen T3 und T4 in den Epithelzellen der Schilddrüsen-Follikel synthetisiert werden. Mit der Beschreibung dieses Bildes fangen wir einmal auf der rechten Seite an.
- Aus dem Blut werden Iodid-Ionen I- aufgenommen, und zwar über einen Na+/I- -Symporter. Es handelt sich also um einen indirekten aktiven Transport, der durch den großen Na+-Gradienten angetrieben wird.
- Das Iodid (nicht zu verwechseln mit Iod I2 !) gelangt nun durch die Epithelzelle und wird von der basalen Membran mit Hilfe des Transportproteins Pendrin in das Lumen des Follikels abgegeben (linke Seite des Bildes).
- Das Enzym Thyroidperoxidase oxidiert das Iodid dann zu elementarem Iod I2: I- → I• + e-
- In der Zelle wird am rauen ER das Protein Thyroglobulin synthetisiert, dann in ER-Vesikel verpackt und
- über Exocytose in das Lumen der Follikel ausgeschieden. Wenn man das Bild genauer betrachtet, sieht man die vielen Tyrosin-Reste in dem Protein. Diese spielen eine entscheidende Rolle bei der Herstellung des Hormons.
- Die aus dem Protein herausragenden Tyrosin-Reste werden nun jodiert, die Iod-Atome I• setzen sich an die Benzolringe der Tyrosin-Reste.
- Dieser Schritt wird als Konjugation bezeichnet. Die Benzolringe zweier benachbarter Tyrosin-Reste vereinigen sich und sind dann durch eine Ether-Brücke -O- miteinander kovalent verbunden. Im Grunde handelt es sich bei diesen beiden verbundenen Ringen schon um eine Vorstufe des endgültigen Hormons Thyroxin.
Dieses Protein bildet ein gallertiges Kolloid im Innern der Follikel, das aus vielen solchen Molekülen besteht. Es handelt sich dabei um die Speicherform des Thyroxins. - Das Thyroglobulin mit den integrierten Thyroxin-Molekülen wird nun durch Endocytose wieder in die Epithelzelle aufgenommen.
- Diese Schritt wird in dem Bild als Proteolyse bezeichnet. Gemeint ist damit, dass sich die beiden Varianten des Thyroxins, nämlich T4 (Thyroxin) und T3 (Triiodthyronin), von dem Protein abspalten.
- Durch einen Transporter namens MCT gelangen die T4- und T3-Moleküle nun in den Blutstrom. Was man in der Abbildung nicht sieht, ist die Tatsache, dass die Thyroxin-Moleküle im Blut an bestimmte Transportproteine gebunden werden.
Auf dieser Vertiefungsseite finden Sie eine genauere Darstellung der eigentlichen Syntheseschritte, wie die Tyrosinreste iodiert und miteinander verbunden werden.
Regulation
Autoregulation
Die im vorherigen Abschnitt beschriebenen Vorgänge können von den Epithelzellen selbst gesteuert werden, indem die Zahl der Na+/I--Symporter an den Iodid-Level im Blut angepasst wird. Je niedriger der Iodid-Level im Blut, desto mehr Transporter werden von den Zellen synthetisiert und in die apikale Membran der Zellen eingebaut.
Das macht ja auch Sinn: Wenn mit der Nahrung wenig Iodid aufgenommen wird, sorgen die vielen Transport-Proteine dafür, dass trotz des niedrigen Iodid-Levels genug Iodid-Ionen aufgenommen werden. Bei einer iodidreichen Nahrung (viel Fisch!) kommen die Zellen dagegen mit wenigen Transportern aus.
Regulation durch andere Hormone
Einen entscheidenden Einfluss auf die Thyroxin-Ausschüttung der Schilddrüse hat die Hypophyse, genauer gesagt, der Hypophysen-Vorderlappen. Dieser schüttet das Hormon Thyreotropin (TSH) aus. Kommen die Moleküle dieses Hormons an der Schilddrüse an, wirkten sie auf dreifache Weise [3,4]:
- Das Wachstum der Schilddrüse wird gefördert (bei langfristig niedrigem T3/T4-Spiegel)
- Die Iodid-Aufnahme der Epithelzellen wird gesteigert
- Die Hormonbildung in den Zellen wird gefördert
Die Wirkung des TSH wird von der Konzentration des Schilddrüsenhormons (T4, T3) geregelt. Es handelt sich hierbei um eine typische negative Rückkopplung: Je niedriger der Thyroxin-Spiegel im Blut, desto mehr Thyreotropin wird ausgeschüttet.
Kropfbildung
Bei einem langfristig niedrigem T3/T4-Spiegel wird vermehrt Thyreotropin ausgeschüttet und sorgt dann für ein Wachstum der Schilddrüse. Wenn sich das Organ so stark vergrößert hat, dass man es von außen sieht, bezeichnet man dieses Krankheitsbild als "Kropf". Die Kropfbildung ist vor allem in Ländern verbreitet, die weit vom Meer entfernt sind, weil dort in der Regel wenig Fisch gegessen wird, der ja bekanntlich sehr jodhaltig ist. Vor allem aus Bayern, Österreich oder der Schweiz ist die Kropfbildung überdurchschnittlich stark verbreitet, in Norddeutschland dagegen so gut wie gar nicht.
Einfluss des Hypothalamus
Die Thyreotropin-Ausschüttung des Hypophysen-Vorderlappens wird auch durch Hormone des Hypothalamus beeinflusst.
Das Peptidhormon TRH (Thyreotropin-Releasing-Hormon) - im Nervensystem ein Neurotransmitter - wird von Neuronen im Hypothalamus gebildet. Über das Blut gelangt das Hormon zur Hypophyse, bindet dort an TRH-Rezeptoren und fördert dann die Ausschüttung von TSH.
TSH (Thyreotropin) ist ebenfalls ein Peptidhormon, das im Hypophysen-Vorderlappen gebildet und ausgeschüttet wird. Wenn es zur Schilddrüse gelangt, wird dort die Bildung der Schilddrüsenhormone angeregt. In einer negativen Rückkopplung wird die TSH-Bildung durch T3 und T4 gehemmt.
Ein zweites Hormon des Hypothalamus, das Somatostatin, übt Einfluss auf die Thyroxin-Bildung der Schilddrüse aus. Das Somatostatin hemmt nämlich die Ausschüttung von TRH und TSH. Daneben hat es viele weitere hemmende Wirkungen im Organismus, beispielsweise wird auch die Insulin- und Glucagon-Ausschüttung gehemmt, ebenso die Cortisol-Ausschüttung und mehr.
Zusammenfassung
Fassen wir die vielen bisher aufgezeigten Wirkungen doch einmal in einer übersichtlichen Zeichnung zusammen.
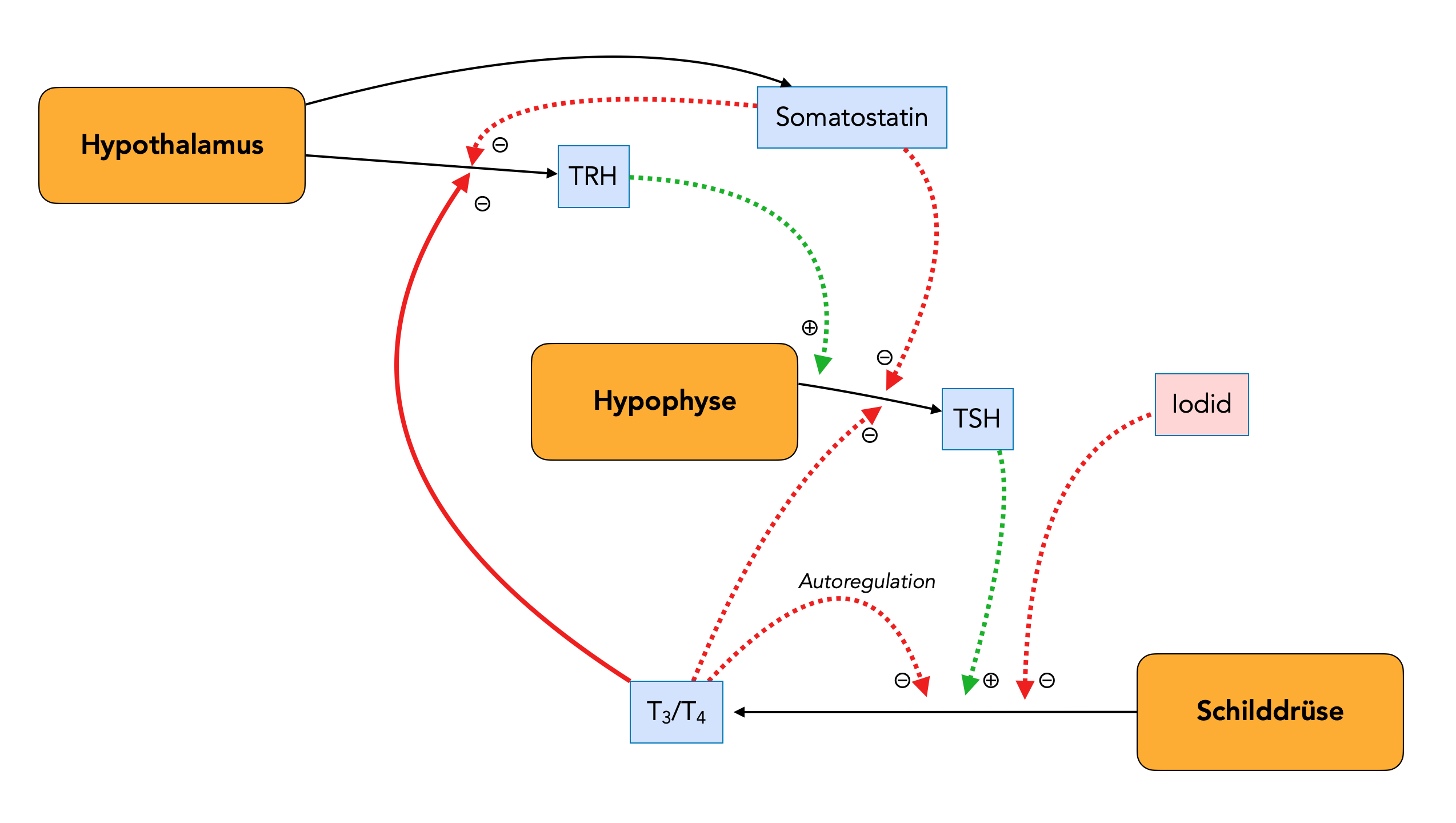
Regulation der T3/T4-Produktion
Autor: Ulrich Helmich 12/2023, Lizenz: Public domain
Der Hypothalamus produziert TRH, dieses Hormon fördert die Bildung von TSH in der Hypophyse, und TSH wiederum fördert die Produktion von T3/T4 der Schilddrüse.
Iodid hemmt die Produktion von T3/T4 , ebenso wird die T3/T4 -Produktion durch einen hohen T3/T4 -Spiegel gehemmt (Autoregulation). Weiterhin hemmt ein hoher T3/T4 -Spiegel die Freisetzung von TRH und TSH, was ebenfalls eine negative Rückkopplung darstellt.
Auch das Somatostatin hemmt die Freisetzung von TRH und TSH und verhindert so eine Überproduktion dieser beiden Hormone.
Wirkungen
Stimulation des Stoffwechsels
Eine sehr allgemeine Wirkung von Thyroxin mit weitreichenden Folgen ist die Stimulierung der Atmungskette. Thyroxin wirkt hier als Entkoppler [3].
Entkoppler sind lipophile Verbindungen, die sich in die innere Mitochondrienmembran setzen und dort einen ungehinderten Protonenfluss unter Umgehung der ATPase ermöglichen. So kann sich kein Protonengradient aufbauen und somit auch kein ATP produziert werden. Der Elektronenfluss zum Sauerstoff bleibt allerdings bestehen, und die hierbei freigesetzte Energie wird zur Produktion von Wärme benutzt.
Bemerkung: Dass Thyroxin als Entkoppler wirkt, habe ich bisher nur in [3] gefunden. Die "üblichen" Internetquellen (Wikipedia, DocCheck Flexikon etc.) erwähnen Thyroxin nicht in diesem Zusammenhang. Allerdings hat der in der Wikipedia aufgelistete künstliche Entkoppler FCCP eine gewisse Ähnlichkeit mit Thyroxin.
Thyroxin aktiviert demnach also die Wärmeentwicklung im Körper, indem es den Stoffwechsel aktiviert und den Grundumsatz eines Menschen erhöht.
Bemerkung: Wie das allerdings genau funktioniert, findet man in der biochemischen Fachliteratur nur sehr schwer heraus. Im Stryer findet sich nichts, im Alberts auch nicht, und auch im Lehninger steht nicht, wie Thyroxin den Stoffwechsel beschleunigt.
Bei einer Schilddrüsen-Überfunktion (Hyperthyreose) hat man daher überhöhte Temperaturen, ohne dass ein Infekt vorliegt, entsprechend ist einem bei einer Schilddrüsen-Unterfunktion (Hypothyreose) ständig zu kalt und man bekommt bei einer Infektion nicht so schnell Fieber, was aber eher ungünstig ist, weil Fieber ja ein Mittel des Körpers zur Bekämpfung von Erregern ist.
Vor allem der Kohlenhydrat-Stoffwechsel wird durch Thyroxin aktiviert, und zwar alle Schritte von der Resorption im Verdauungstrakt bis zum Glycogenabbau in der Leber [3].
Körperwachstum
Thyroxin ist zusammen mit anderen Hormonen für das Körperwachstum zuständig. Ohne ausreichende Mengen an Schilddrüsenhormon können sich Knochen, Gewebe und vor allem das Nervengewebe nicht richtig entwickeln. Kommt es während der Schwangerschaft zu einer Hypothyreose, kann das für Schäden am Kind führen (Kretinismus). Auch wenn das wachsende Kind zu wenig Thyroxin produziert, führt das zu Einschränkungen der körperlichen und geistigen Leistungsfähigkeit, während eine Hyperthyreose zu Unruhe, Übererregbarkeit und Schlaflosigkeit führen kann [3].
Herz-Kreislauf-System
Thyroxin verstärkt die Wirkung eines anderen Hormons, nämlich des Noradrenalins, das ja auch als Stresshormon bekannt ist. Bei einer Hyperthyreose kann es so zu einer Tachykardie kommen, eventuell auch zu Vorhofflimmern. Auch der Blutdruck und der Puls kann durch zu viel Thyroxin in die Höhe gehen (Hypertonie).
Entsprechend hat eine Unterversorgung mit Thyroxin einen zu niedrigen Blutdruck und einen erniedrigten Puls zur Folge.
Andere Folgen
In [3] werden noch ein paar weitere Folgen von zu hoher oder zu niedriger Thyroxin-Versorgung aufgezählt; hier nur ein kurzer Überblick:
Überversorgung kann zu Durchfällen führen, Eigenreflexe der Muskulatur erhöhen sich, die Haut wird rot, warm und feucht, der Cholesterinwert sinkt, und auch der Fettstoffwechsel wird angekurbelt.
Unterversorgung hat meistens die gegenteiligen Folgen: Verstopfung, reduzierte Eigenreflexe, trockene und spröde Haut, erhöhter Cholesterinwert, Haarausfall, verminderter Fettstoffwechsel.
Bemerkung: Wer von Ihnen genauer wissen möchte wie sich Hyper- und Hypothyreosen auswirken, sollte das hervorragende Buch [3] zu Rate ziehen, hier wird ausführlich und auf vielen Seiten auf die einzelnen Folgen einer Thyroxin-Über- bzw. Unterversorgung eingegangen, Symptome und Therapiemöglichkeiten werden diskutiert.
Wirkmechanismus
Transportproteine bringen die T3- und T4-Thyroxine zu den jeweiligen Zielzellen. Aufgrund ihrer lipophilen Eigenschaften können die Thyroxine die Zellmembran mehr oder weniger ungehindert durchdringen, während viele andere Hormone an Rezeptoren der Zellmembran gebunden werden und dann über second messenger wie cAMP wirken.
Im Cytoplasma werden dann alle Formen des aufgenommenen Thyroxins in T3-Thyroxin umgewandelt, die biologisch aktive Form. Auch die Kernmembran kann das T3 wegen seiner lipophilen Eigenschaften gut durchdringen. Im Kernplasma verbindet sich das T3 dann mit einem spezifischen Rezeptor, und der T3/Rezptor-Komplex wirkt dann als Transkriptionsfaktor, der die Transkription vieler Gene veranlassen kann.
Quellen:
- Wikipedia, Artikel "Schilddrüse"
- Wikipedia, Artikel "Schilddrüsenhormone"
- Steiner, Heilpraktiker-Akademie, Band "Endokrinologie mit Stoffwechsel".
- Wikipedia, Artikel "Thyreotropin".
- DocCheck Flexikon, Artikel "Thyreotropin-Releasing-Hormon"
- DocCheck Flexikon, Artikel "Entkoppler"
- Biesalski, Grimm: Taschenatlas Ernährung, 8. Auflage, Stuttgart 2020